Mens sana in negotio sano
21/08/2025
Il ressort de l’enquête Ifop Moka Care GHU¹ qu’un salarié sur trois déclare avoir déjà fait un burn-out à cause du travail dans les cinq dernières années. Cela paraît énorme. La notion de burn-out est-elle la même pour tout le monde ?
Pierre- Étienne Bidon : Le terme “burnout” est galvaudé. Il est utilisé parfois pour désigner une fatigue passagère, alors qu’il s’agit d’un trouble grave, progressif et multiforme. Reconnu par l’OMS, c’est un processus pathologique qui altère profondément la santé mentale et physique. Dans notre enquête, 28 % des salariés interrogés déclarent avoir l’expérience d’un syndrome d’épuisement professionnel.
Cette donnée est déclarative, notre méthodologie a justement cherché à objectiver ce chiffre. Nous avons demandé aux répondants s’ils avaient déjà souffert de troubles précis : troubles du sommeil, fatigue chronique, irritabilité ou agressivité, problèmes de concentration, stress chronique, état dépressif, isolement ou repli, et pensées suicidaires. C’est donc bien une forme sévère de mal-être qui est désignée ici, sans confusion. D’autre part, nous avons intégré dans le questionnaire le test de l’OMS qui révèle lui aussi que 30 % des salariés sont en état de mal-être mental et au niveau du seuil de détection de la dépression. Et que 9 % sont en détresse psychologique avec une potentielle dépression clinique.
Y a-t-il des fonctions particulièrement touchées par les troubles de santé mentale et le syndrome d’épuisement professionnel ?
P.- É. B. : Oui, certaines fonctions sont comme particulièrement exposées. C’est le cas des professionnels des ressources humaines, en première ligne pour accompagner la détresse des employés.  Ils sont 45 % à avoir déjà dû s’arrêter pour raisons de santé mentale, au lieu 36 % en moyenne globale.
Ils sont 45 % à avoir déjà dû s’arrêter pour raisons de santé mentale, au lieu 36 % en moyenne globale.
Les fonctions commerciales sont aussi fortement touchées. 43 % de ces personnes font part d’un stress chronique. Ce sont des fonctions particulièrement soumises à la pression des résultats, qui doivent afficher un haut niveau d’énergie sur le terrain malgré des interactions parfois difficiles, et des refus fréquents. Ces défis peuvent entraîner un épuisement professionnel : 34 % des salariés des fonctions de vente déclarent avoir vécu un syndrome d’épuisement professionnel, au lieu de 28 % en moyenne pour les autres fonctions.
Tendance à minimiser
La moitié des salariés de moins de 35 ans ont déjà consulté un psychologue ou un psychiatre. Est-ce qu’il faut surtout se réjouir que « les tabous sur la santé mentale s’estompent » et que « l’accompagnement psychologique se démocratise », ou s’alarmer du monde de précarité mentale que les générations antérieures ont laissé à leurs enfants ?
P.- É. B. : Oui, il faut se réjouir que les jeunes consultent plus facilement : les tabous reculent, les ressources se multiplient, et l’accès à un professionnel est plus fluide, grâce aux outils numériques. Mais cette évolution positive coexiste avec une fragilité profonde. D’abord, le contexte global pèse lourd sur l’équilibre mental des jeunes : crise climatique, instabilité géopolitique, anxiété économique, créent un fond d’incertitude permanent. Ensuite, leur rapport au travail a profondément évolué, notamment depuis la crise Covid. L’organisation hybride du travail, la multiplication des sollicitations liées aux outils numériques, la perte de centralité du travail dans la vie des jeunes actifs (sur ce point lire l’étude 2023 de la Fondation Jaurès) sont aussi sources d’une dégradation de leur santé mentale.
85 % des sondés jugent leur état mental comme bon, 15 % comme mauvais, mais seulement 70 % ont un score supérieur à 50 % (état de « bien-être mental » selon l’indicateur de l’OMS²). Que conclure de cet écart entre le « ressenti déclaré » et celui résultant du questionnaire OMS-5 ?
P.- É. B. : La santé mentale est un sujet qui se démocratise, mais nous sommes encore peu éduqués à repérer les signaux faibles du mal-être. Prenons l’exemple du burn-out : il se caractérise par un déni des premiers signaux d’alerte, la conviction que « ça va aller », qu’on peut tenir. Le diagnostic est difficile pour les médecins eux-mêmes, puisque cent trente symptômes peuvent être rattachés au burn-out : physiques (maux de tête, problèmes digestifs, infections ORL ou dermatologique, troubles du sommeil…), cognitifs (pertes de concentration, de mémoire, troubles du langage…) ou émotionnels (irritabilité, hypersensibilité, anxiété…).
Premier symptôme déclaré, les troubles du sommeil. Mais qui peut dire que son mauvais sommeil est principalement dû au travail et pas à autre chose (hors les cas où on se réveille en sueur au milieu de la nuit après avoir rêvé à so n N+1) ?
n N+1) ?
P.- É. B. : Un mauvais sommeil peut être lié à une multitude de facteurs, et le travail ou le mode de vie induit par notre travail en font partie. Nos environnements sont remplis de stimuli artificiels qui interfèrent avec nos cycles naturels de sommeil et d’éveil, rendant plus difficile pour notre cerveau de reconnaître le moment de dormir.
On identifie trois principaux perturbateurs. D’abord la lumière artificielle et aux écrans : travailler sur un ordinateur tard le soir ou jeter un œil aux emails sur le téléphone avant de se coucher peuvent retarder l’endormissement et altérer la qualité du sommeil. Ensuite, le mode de vie sédentaire : passer la journée assis devant un ordinateur empêche l’accumulation d’adénosine, une substance chimique qui s’accumule dans le cerveau dans la journée et crée l’envie de dormir. Enfin, le rythme accéléré des journées et le niveau de stress : notre cerveau a besoin de temps pour passer de la phase d’alerte à celle du repos et de la relaxation. Le travail, les écrans et la stimulation mentale maintiennent le cortisol (l’hormone du stress) à un niveau élevé. Or quand le système nerveux sympathique reste activé, il ne peut passer au système parasympathique (associé au repos et à la digestion), nécessaire au sommeil profond.
Sensibiliser aux contours du harcèlement
Première cause citée comme affectant la santé mentale au travail, à égalité avec une charge de travail trop importante : les incivilités, tensions et conflits (62 % ). Mais seulement 13 % reconnaissent avoir été portés à « agresser verbalement ou physiquement un collègue » : à quelle conclusion mène plutôt cet écart : une minorité d’agresseurs multirécidivistes, ou une hypersensibilité à la contrariété dans le monde du travail ?
P.- É. B. : Cet écart peut s’expliquer par deux choses : le fait que certaines incivilités puissent venir d’interlocuteurs externes à l’entreprise, et surtout une différence de degré fondamentale entre des incivilités, des tensions, des conflits, et les agressions verbales ou physiques. D’ailleurs, les chiffres de notre enquête montrent aussi que 42 % des salariés parlent d’une irritabilité et agressivité accrue, quand on leur demande quel trouble de santé mental ils ont expérimenté, dû au travail, dans les cinq dernières années.
Ces situations sont différentes, tant juridiquement que managérialement, mais toutes ont un effet profond sur la santé mentale. Un conflit est une mésentente ponctuelle, qui peut être légitime dans le cadre professionnel. À l’inverse, un conflit non résolu, qui installe dans le temps des comportements agressifs ou hostiles répétés, peut constituer du harcèlement moral et doit entraîner une enquête interne.
Il ne s’agit donc ni d’une hypersensibilité, ni d’une minorité d’agresseurs multirécidivistes, mais d’un besoin de sensibiliser davantage aux contours du harcèlement, aux risques qui lui sont associés. La formation à la communication respectueuse, l’instauration d’un cadre clair et organisé pour exprimer un désaccord ou formuler un retour, la mise en place d’une médiation pour faire redescendre les tensions, la mise à disposition d’outils de signalement anonymes et sécurisés sont des pistes concrètes pour créer une sécurité relationnelle et physique pour les salariés.
86 % des sondés estiment que les employeurs doivent mettre en place des actions pour protéger la santé mentale de leurs employés : lesquelles ?
P.- É. B. : Les sources de mal-être au travail les plus citées par les employés que nous avons interrogés sont la charge de travail, les incivilités, tensions ou conflits, les exigences, l’inadéquation avec les valeurs de l’entreprise, l’instabilité et les changements organisationnels, le manque d’autonomie.
 Au regard de cela, et avec l’expérience de notre accompagnement de plus de trois cent vingt entreprises, voici des actions particulièrement efficaces :
Au regard de cela, et avec l’expérience de notre accompagnement de plus de trois cent vingt entreprises, voici des actions particulièrement efficaces :
- sensibiliser les équipes aux enjeux de santé mentale (managers, RH, ensemble des salariés) et former à détecter les signaux faibles du mal-être pour soi-même et pour les collègues ;
- multiplier les relais en interne, capables d’écouter et d’orienter une personne en détresse – certaines entreprises forment des ambassadeurs dans leurs équipes, comme Engie avec son réseau de « capteurs-terrain » ou Crédit Mutuel Arkéa avec sa communauté de « bienveilleurs » ;
- former spécifiquement les managers pour trouver la bonne posture et encourager l’autonomie ;
- outiller les équipes pour faire face à leur charge de travail et favoriser les temps de récupération (limiter le nombre et la durée des réunions, partager des règles claires de préparation pour qu’elles soient efficaces, mettre en place une charte de déconnexion, partager des bonnes pratiques en interne…) ;
- avoir un processus de gestion des conflits efficace (qui peut s’appuyer sur de la médiation), et un dispositif pour remonter les situations à risque de manière anonyme et sécurisée ;
- communiquer, communiquer, communiquer sur les changements dans l’entreprise, ne surtout pas abandonner les rituels d’équipe, et même en ajouter en créant des moments ouverts qui permettent aux employés de s’exprimer et de se sentir écoutés.
Soutien et outils individuels et collectifs
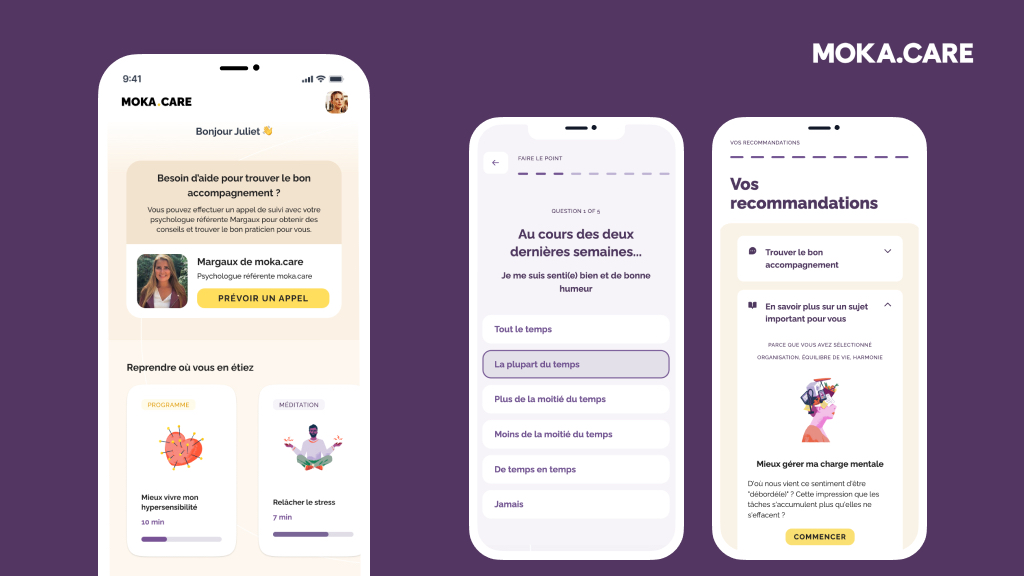
Moka Care, une plateforme où les salariés peuvent sonder leur niveau de bien-être mental et agir sur lui : avec quelques exemples, en quoi consistent ces outils ?
P.- É. B. : Moka Care combine une approche humaine et des outils digitaux pour permettre aux salariés de prendre soin de leur santé mentale. Tous ont notamment accès à notre application mobile de bien-être mental, qui contient des tests et des prises de pouls régulières pour que chacun puisse évaluer son état de bien-être mental ; des parcours guidés thématiques constitués d’articles, de vidéos, de podcasts, d’exercices ; des exercices de méditation et de cohérence cardiaque. Avec ces contenus, les salariés peuvent aborder des thématiques aussi variées que la gestion du stress, la confiance en soi, la charge mentale, la communication bienveillante, la parentalité…
En parallèle, cette application permet de prendre rendez-vous pour des séances individuelles avec des experts de la santé mentale, sélectionnés rigoureusement par nos équipes pour leur expérience et leur approche. Notre communauté d’experts regroupe plus de trois cents psychologues, coachs et thérapeutes, parlant plus de vingt-cinq langues et présents dans vingt pays. Les séances individuelles peuvent être effectuées en physique ou à distance.
Enfin, pour s’orienter parmi ces formes d’accompagnement, Moka Care propose un appel d’orientation gratuit, de trente minutes, avec un psychologue qui partagera à l’issue de l’appel trois noms de praticiens de notre communauté particulièrement adaptés au besoin de la personne.
Notre ambition est d’être avant tout un outil de prévention, que notre application donne envie aux salariés de prendre soin de leur santé mentale au quotidien. La sélection rigoureuse de nos praticiens et la validité scientifique que nous exigeons pour nos contenus assurent aussi cette dimension d’orientation médicale. Nous donnons également accès à une ligne d’écoute psychologique « 24/24, 7/7 » pour répondre aux situations de détresse aiguës.
S’agit-il principalement d’un outil de détection sanitaire, de soin, ou de gestion RH ?
P.- É. B. : Moka Care agit au niveau individuel des salariés et au niveau collectif. Nous travaillons avec les équipes RH pour prévenir les risques dans leur entreprise et construire des organisations saines. Pour cela, nous nous appuyons sur :
 Des formations et ateliers collectifs, en entreprise ou à distance, à destination de l’ensemble des équipes, ou visant les managers, les équipes RH ou dirigeantes : ces séances sont toujours animées par un de nos experts et abordent des sujets aussi variés que la charge mentale, la détection des signaux faibles du burnout, la gestion du stress, la parentalité, la prise de parole en public…
Des formations et ateliers collectifs, en entreprise ou à distance, à destination de l’ensemble des équipes, ou visant les managers, les équipes RH ou dirigeantes : ces séances sont toujours animées par un de nos experts et abordent des sujets aussi variés que la charge mentale, la détection des signaux faibles du burnout, la gestion du stress, la parentalité, la prise de parole en public…
Félix, un outil de micro-formation en santé mentale : directement intégré dans Slack ou dans Microsoft Teams, il permet de se former aux bases de la santé mentale en quatre minutes par semaine.
Des dispositifs de gestion de crise : cellule psychologique et présence sur site, soutien RH, groupes de parole, pour aider les RH à faire face à des situations délicates (réorganisation profonde de l’entreprise, cas de harcèlement ou de conflits, crise suicidaire, décès soudain d’un salarié).
Un soutien RH continu avec un tableau de pilotage (qui permet de visualiser le taux d’utilisation de Moka Care, les enjeux prioritaires pour l’entreprise, et d’accéder à des ressources et supports de communication conçus pour les RH) et l’accompagnement de notre équipe “Customer Care”.
Développer l’écoute active
Avez-vous une idée de la fréquence d’utilisation de l’appli chez les salariés qui en disposent ?
P.- É. B. : Oui, c’est une donnée que nous suivons. En moyenne, dans les entreprises que nous accompagnons, 50 % des salariés qui ont accès à Moka.Care se créent un compte sur notre application ; 42 % réalisent au moins une activité par mois, et 20 % plus de trois activités. Mais nous ne sommes pas qu’une application : 15 % des salariés couverts par Moka Care ont également consulté un psychologue, un coach ou un thérapeute.
Dans l’enquête Ifop Moka GHU, 38 % des salariés estiment ne pas être « suffisamment armés pour soutenir un collègue en difficulté ». Votre outil leur donne-t-elle des moyens d’y parvenir, ou est-il centré sur un usage individuel pour soi-même ? ?
P.- É. B. : Notre solution est tournée à la fois vers l’individuel et le collectif. Nous organisons régulièrement des formations dans les entreprises sur la détection des signaux faibles, le développement de l’écoute active et de la communication bienveillante. Notre outil Félix est également un bon moyen de faire de la formation continue sur ce sujet. Il est cependant essentiel de rappeler les contours du rôle des collègues, qui ne sont pas psychologues : il s’agit de détecter, d’écouter et d’orienter, de remonter l’information, pas de chercher à soigner ou à régler le problème soi-même.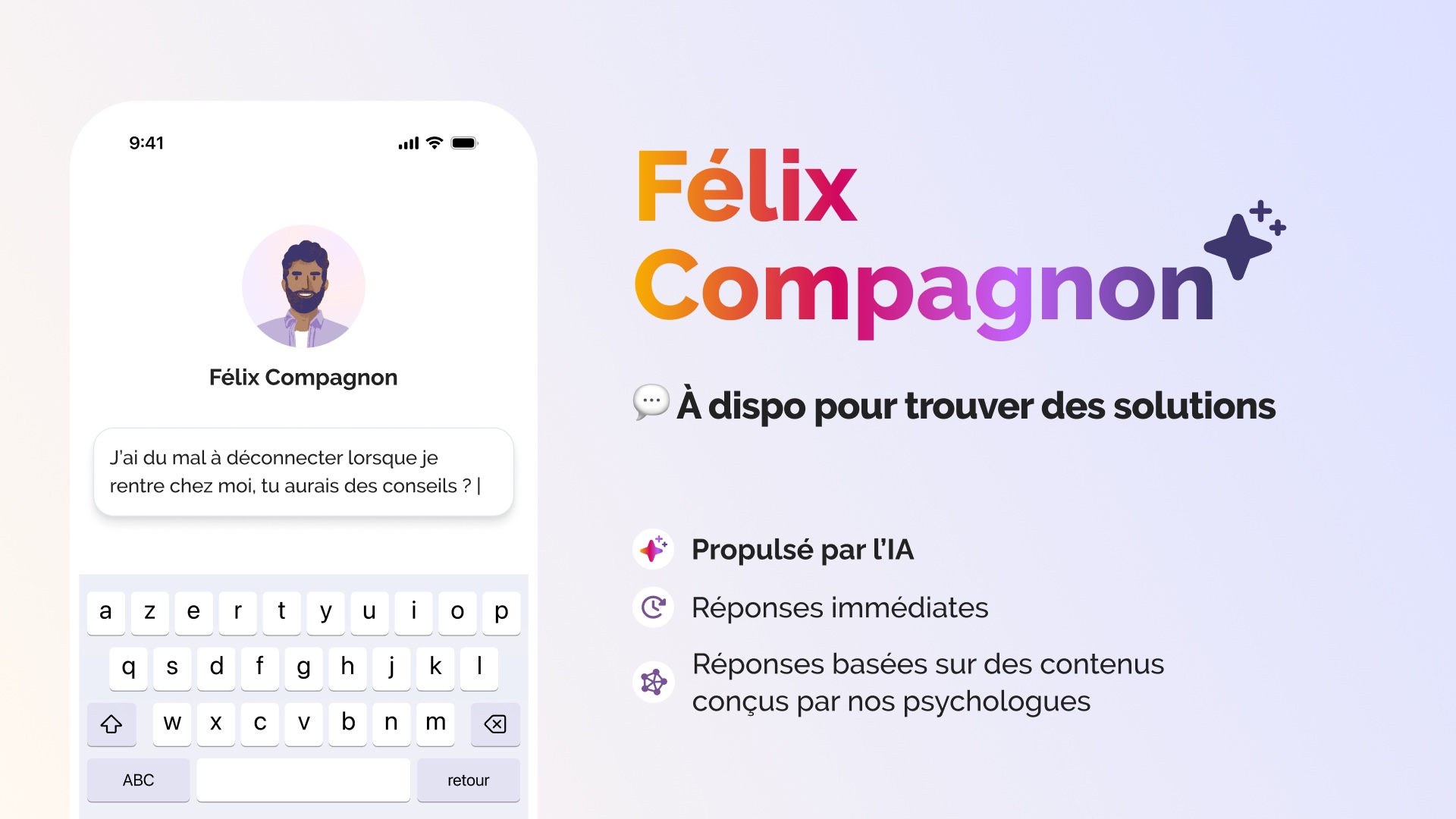
Est-ce que vos nouveaux clients vous viennent plutôt parce qu’ils ont été subitement confrontés à des problèmes majeurs de troubles mentaux, ou dans le cadre de politiques de préventions pensées en amont ?
P.- É. B. : Il existe plusieurs cas de figure. Nous sommes effectivement sollicités dans le cadre de gestion de crises humaines (suspicion de harcèlement, décès soudain d’un employé, multiplication des cas de burn-out), ou de changements importants liés au contexte de l’entreprise (PSE, réorganisation, fusion…). D’autres entreprises nous contactent dans une démarche plus orientée vers la prévention, avec une volonté d’accélérer la formation des managers, de fidéliser les équipes et d’attirer des talents, de sensibiliser aux risques psychosociaux… Enfin, certaines nous contactent pour répondre à leurs obligations légales : mise à jour de leur DUERP (« document unique d’évaluation des risques professionnels »), mise en place d’un dispositif de signalement sécurisé et anonyme, etc.
Quand une entreprise adopte Moka, cela veut-il dire que tous ses employés sont invités à charger l’appli ?
P.- É. B. : Oui, notre offre de base inclut un accès à l’application pour tous les employés, et nous organisons un lancement avec l’équipe RH pour en présenter les fonctionnalités et inviter chacun à télécharger l’application. Un accès web est également possible.
Critère de choix de l’employeur
Moka est-elle en relation avec les instances représentatives du personnel dans le cadre de ses missions, ou, indépendamment de celles-ci, avec des syndicats de salariés, dans l’élaboration de ses outils ?
P.- É. B. : Moka est parfois lancé dans une entreprise à l’initiative du CSE, dans le cadre de son budget de fonctionnement. C’est aussi une initiative qui peut être valorisée auprès des syndicats et des élus du personnel, comme le signe de la volonté de l’employeur d’agir pour le bien-être de ses équipes.
Diriez-vous qu’aujourd’hui les entreprises sont plus que jamais auparavant confrontées à des enjeux de santé mentale au travail ?
P.- É. B. : Il y a deux choses. D’une part, le contexte particulièrement incertain et difficile à tous points de vue (économique, géopolitique…), la modification de nos modes de travail et de notre rapport au travail font émerger le sujet de la santé mentale sur le lieu de travail. Cela devient même un critère de choix de l’employeur et un élément clé de rétention : 20 % des salariés de moins de 35 ans ont déjà démissionné en raison de leur santé mentale. D’autre part, la réglementation et le droit du travail vont dans le sens d’une meilleure prise en compte et anticipation des risques psychosociaux. Cela pousse les employeurs à davantage mesurer le bien-être au travail et à mettre le doigt sur les enjeux qui touchent leurs employés.
Plutôt que de problèmes de santé mentale au travail, faudrait-il parler de situations de handicap invisible, avec tout ce que cela impliquerait touchant le champ réglementaire du « handicap », notamment dans le droit du travail ?
P.- É. B. : La différence entre trouble, maladie et handicap mental peut parfois être subtile, mais elle est importante à comprendre. Le trouble mental se réfère à des altérations des processus cognitifs, émotionnels ou comportementaux d’une personne. Ce sont la dépression, les troubles anxieux… Ces troubles mentaux peuvent être temporaires ou permanents, et peuvent affecter la capacité d’une personne à fonctionner dans sa vie quotidienne et dans sa vie au travail. D’ailleurs, la médecine du travail peut déclarer une inaptitude en lien avec un trouble de santé mentale.
La maladie mentale implique elle plutôt une composante biologique ou physiologique (la schizophrénie, le trouble bipolaire…). Les maladies mentales sont souvent considérées comme ayant une cause médicale sous-jacente et peuvent nécessiter un traitement médical.
Enfin, le handicap mental, qui est un handicap invisible, se réfère à une limitation substantielle dans une ou plusieurs activités majeures de la vie quotidienne due à une altération du fonctionnement mental. Il peut être causé par divers facteurs, y compris des troubles ou des maladies mentales.
Cette distinction faite, l’enjeu de la santé mentale se pose aux employeurs avec deux dimensions phares : la capacité à assurer des conditions de travail saines, pour prévenir l’apparition de troubles mentaux en lien avec le travail, et la capacité à accueillir, réaccueillir et intégrer les personnes touchées par un trouble ou une maladie mentale.

